見える範囲が少しずつ狭くなる「緑内障」。初期は自覚がほとんどなく、「気付いたときには進行していた」という人も少なくありません。この記事では、くらかず眼科の倉員(くらかず)敏明院長に緑内障の早期発見、予防法、受診のタイミングを詳しく教えていただきました。
教えてくれたのは…
監修/倉員敏明先生(医療法人創光会くらかず眼科 理事長)
大学卒業後、九州大学心臓外科に入局し、外科医として多くの手術に携わる。その後、眼科へと転科し、くらかず眼科を開業。外科医として培った高度な手技と豊富な臨床経験を活かし、眼科領域においても手術を中心とした医療を提供している。クリニック最大の特徴は、「手術に特化」していること。通常は入院が必要とされるような難症例にも日帰りで対応し、大学病院で対応が難しいとされたケースの受け入れも積極的におこなっている。
★関連記事:目がかすむのは「老化」だけじゃない!?白内障のサインと予防法【医師解説】
緑内障ってどんな病気?
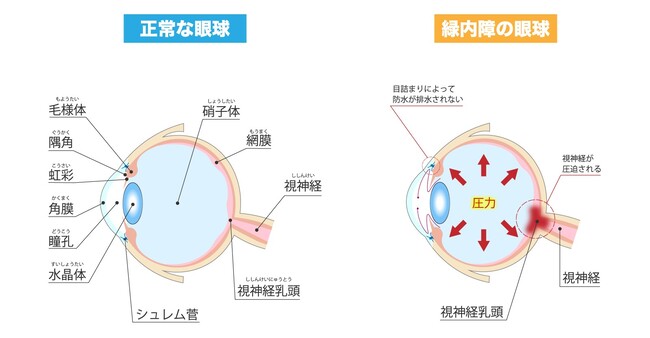
緑内障は、眼圧が高くなり視神経が傷つくことで視野が狭くなる病気です。日本の失明原因第1位の病気で、特に40歳以上の患者が多いとされています。
緑内障は、開放隅角緑内障(かいほうぐうかくりょくないしょう)と閉塞隅角緑内障(へいそくぐうかくりょくないしょう)の2つに分類され、どちらのタイプかによって治療方針が異なります。視神経繊維の減少が緑内障の原因とされていますが、現時点ではまだ詳しい発症メカニズムは解明されていません。
開放隅角緑内障の中には、眼圧は正常範囲であるにもかかわらず、視神経に何らかの異常を引き起こしている「正常眼圧緑内障(せいじょうがんあつりょくないしょう)」も存在します。正常眼圧緑内障は、緑内障全体の7割以上を占める身近な病気ですが、自覚症状に乏しく、気付いたときには進行しているケースも少なくないのが現状です。
見え方のイメージとしては、「眼鏡に手あかが付いてぼんやり見えているよう」と表現されまることも。片側だけ緑内障が発症した場合は、緑内障にかかっていない目が正常に見えているため、見え方の異常に気付きにくいといわれています。
緑内障で失われた視野は、治療をしても元には戻りません。緑内障治療は「点眼薬で眼圧を下げて、改善しなければ手術で治す」という、誤ったイメージを持たれることがあります。しかし、緑内障の手術は点眼薬などで眼圧を下げることができなくなったときの最終手段であり、緑内障の根治治療ではありません。緑内障治療はあくまで“症状の悪化を防ぐ治療”であることを覚えておきましょう。
緑内障の主な症状

白緑内障は初期段階では一部の視界が少しかすむ程度ですが、末期にはもやが徐々に広がり、晩期では霧の中にいるように見えない部分が増えていきます。そして、最悪の場合、失明に至ることもあります。
緑内障は初期段階ではほとんど症状がなく、医療機関を受診する人の中には、維持不能な状態や末期の状態まで進行した人も多い病気です。実際に見えにくさを感じたころには、かなり進行している可能性があります。また、近視が強いと気付きにくいケースも。
気になる方はかかりつけ医を持って、定期受診しましょう。正常なときの目のデータを残しておくことが大事です。緑内障を発症した際、若いときのデータがあると、緑内障治療に役立つ可能性があります。
緑内障を引き起こす原因
緑内障を発症する原因ははっきりとわかっていませんが、以下のような要因が関与していると考えられています。
・加齢
緑内障は40歳を超えると発症率が高くなります。
・遺伝
緑内障の原因となる遺伝子がいくつか発見されており、血縁者に緑内障がいる場合は発症リスクが高まるといわれています。
・ストレス
ストレスによって自律神経が乱れると、血流が悪くなり、緑内障の原因になると考えられています。
・目の酷使
直接的な因果関係があるわけではありませんが、緑内障の人は無意識のうちに目を酷使しており、眼精疲労を訴えるケースが多いとされています。
・基礎疾患
糖尿病や他の眼疾患があるかどうかも、緑内障発症に関係します。
これらに当てはまっている人ほど、緑内障のリスクが高いと考えられます。思い当たる方は、眼科での定期検診を検討しましょう。
注意すべき症状と受診の目安

緑内障は初期の自覚症状がほとんどなく、気付いたころには病状が進行しているケースも多く見られます。チェックリストで当てはまる項目があるかどうか、確認してみましょう。
【チェックリスト】こんな症状があれば要注意!
□ 光を見ると、視界の一部が“ぼやける”ことがある
□ 視野の一部が欠けて見えない部分がある
□ 左右で見え方に差がある
□ 目の奥が重い・痛いときがある
□ 視力が落ちてきた
□ 目が疲れやすい
□ 新聞や雑誌が読みにくい
□ 親やきょうだいに緑内障の人がいる
□ 40歳以上である
□ 近視が強い
□ 激しい頭痛や吐き気がある(片頭痛持ちの人が該当するケースも)
当てはまる項目が多いほど、緑内障の可能性が高いと考えられます。特に「親族に緑内障患者がいる」「40歳以上である」「近視が強い」に当てはまる人は、眼科で詳しい検査を受けましょう。1個でも当てはまる項目があれば、一度、医療機関の受診を検討してみてください。
緑内障に気付いたきっかけで多いのは、健康診断。本人には自覚症状がなく、健康診断で指摘されたことをきっかけに受診するケースが多い傾向にあります。健康診断を受ける機会がない人は、眼科を定期受診してみてもいいかもしれません。
注意すべき生活習慣
緑内障の発症に関して、日々の生活でどんなことに気を付けると良いのでしょうか。日常生活でのポイントを以下にまとめました。
×うつぶせ寝
眼球が圧迫され、視神経に負担がかかるため要注意です。
×下を向く姿勢
長時間のスマートフォンの操作やデスクワークなどで下を向くことが多い人は目への血流が悪化しやすく、眼圧の上昇につながりやすいといわれています。
×喫煙
血流が悪化し、眼圧上昇を引き起こすリスクが高まると考えられています。
×睡眠時無呼吸症候群
睡眠中に呼吸が止まると目や脳が低酸素状態となり、眼圧が上がる原因になります。
以上の項目に加えて、眼圧は日常生活の中で変動することも理解しておきましょう。一般的に眼圧は睡眠時に高くなるため、日中に測定した眼圧が正常でも、時間帯によっては高くなっている可能性があります。
今日からできる予防法&進行を遅らせる習慣

緑内障で一度失われた視野は、治療により元に戻ることはありません。初期の自覚症状がほとんどなく発症に気付きにくいため、予防や早期発見、進行を遅らせるための生活習慣が肝心です。
〇定期検診
緑内障は症状が進行したら治療では改善できないため、早期発見が非常に重要。定期検診を受ければ、病気が早い段階で見つかる可能性が高まります。
〇眼圧を上げない習慣を身につける
うつぶせ寝や眼の酷使、眼球を強く押すなど、眼圧が上がる可能性のある行為は控えましょう。
〇バランスの取れた食事
ビタミン類やミネラルなど、目に良いとされる食べ物を中心に、バランスの良い食事を心がけてみてください。カフェインの過剰摂取や水の一気飲みなど、眼圧に影響を与える行為を避けるのも効果的です。
〇適度な運動
適度な運動は、ストレスを和らげ、眼圧を下げる効果が期待できます。
〇過度な飲酒や喫煙を控える
アルコールや喫煙習慣は眼圧上昇や視神経障害をもたらす要因になる可能性も。度を越した飲酒や喫煙は控えましょう。
〇眼を休める
スマホやパソコンの長期使用を控え、適度に目を休めてみてください。また、血液の循環が滞らないようにすることも大切です。首周りを動かすなどして顔周りの筋肉をほぐしたり、眼のホットパックをしたりして、血液の循環を良くするよう心がけましょう。
緑内障は自覚症状がなく進行します。そのため、定期受診が早期発見に効果的です。定期受診の頻度は、症状が何もない人は1年に1回、気になる人は半年に1回程度受けましょう。
また、40歳になったら、眼底検査(眼底カメラ)を受けてみるのもいいかもしれません。
眼底検査では、目の血管の状態がわかります。目の血管が悪い人は心臓の血管が悪いことも多く、動脈硬化や高血圧など緑内障以外の疾患の発見につながるケースも。今まで眼底検査を受けたことがない人は、一度検討してみてはいかがでしょうか。
まとめ
緑内障は、初期の段階で自覚症状がほとんどなく、気付いたころには病状が進行している病気です。一度進行すると失われた視野が戻ることはなく、失明に至ることも。一方で早期発見、早期治療により最悪のケースを防ぐことができます。緑内障が重症化する前に、チェックリストの項目に当てはまる人は、一度眼底検査の受診を検討してみてください。
※記事の内容は公開当時の情報であり、現在と異なる場合があります。記事の内容は個人の感想です。
※本記事の内容は、必ずしもすべての状況にあてはまるとは限りません。必要に応じて医師や専門家に相談するなど、ご自身の責任と判断によって適切なご対応をお願いいたします。
取材・文/生垣育美
産科・婦人科領域の医療現場において医師の事務作業を専門にサポートする産婦人科ドクターズクラークとしての勤務を経て、第1子出産をきっかけにWebライターへ転身。夫・息子と3人暮らし。やんちゃな息子に振り回されながら、なんとか仕事と家庭を両立させる日々……。
★関連記事:「老眼は50代から」「老眼鏡は進行を早める」は誤解!?40代から知っておきたい目の変化と対策【医師監修】